Le principe de l’opération de la PTH en images de synthèse
à qui s’adresse la prothèse de hanche par voie antérieure ?
Chaque patient, quel que soit l’âge ou le sexe, qui souffre de coxarthrose (arthrose de la hanche) et qui est candidat à l’implantation d’une prothèse totale de hanche, peut désormais choisir de se faire opérer par chirurgie mini-invasive.
Les dernières évolution chirurgicales permettent de poser la prothèse par une voie d’abord chirurgicale de la hanche antérieure, sans couper aucun muscle ni tendon. C’est plus cette absence de lésion en profondeur qui explique le caractère « mini-invasif » de cette chirurgie que la longueur de la cicatrice elle-même, qui peut être plus ou moins longue en fonction de l’Index de Masse Corporelle.
De plus, la voie antérieure, en ne coupant aucun muscle ni tendon, minimise le risque de luxation post-opératoire, diminue les douleurs et permet une récupération plus rapide: nous pouvons même désormais proposer cette chirurgie en ambulatoire (entrée le matin et sortie le soir même de l’opération). Cependant, actuellement, notre durée moyenne de séjour varie de un à trois jours suivant les situations personnelles de nos patient(e)s.
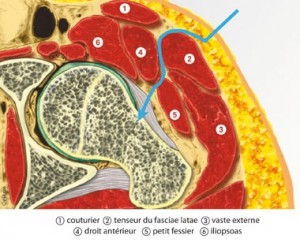
Ci dessous : coupe anatomique d’une hanche gauche, en vue de la tranche supérieure de la coupe passant par le col du fémur et la tête fémorale: la voie antérieure de hanche mini invasive, représentée par la ligne bleue, aborde la hanche en « slalomant » entre les muscles sans n’en couper aucun.
Comparons les différentes voies d’abord chirurgicales de la hanche
Il existe 3 approches principales de la hanche :
tableau comparatif
| avantage | voie antérieure 5% des poses |
voie postérieure 80% des poses |
voie antéro externe 15% des poses |
| durée d’hospitalisation | ambulatoire -3 jours | 5-8 jours | 5-8 jours |
| risque de luxation | le plus faible des séries publiées | risque réel : la voie la plus « luxante » | très faible |
| sections musculaires | 0 | grand fessier obturateur interne obturateur externe +- pyramidal +- carré crural |
moyen fessier –> risque de boiterie vaste latéral – sans conséquence |
| boiterie post opératoire | 0 | 0 | risque de boiterie |
| délais de cicatrisation musculaires |
0 | 2 mois | 2 mois risque de nécrose définitive du moyen fessier |
| contrôle de longueur | facilité | difficile | selon installation (latéral/dorsal) |
La voie antérieure en France et dans le monde
à Paris, référence au site du Dr Frédéric LAUDE, un des pionniers de la voie antérieure mini invasive en France.
à Houston, Texas, USA, très beau site du Dr Stefan KREUZER.
à Santa Monica, « banlieue » de Los Angeles, Californie, USA, le site du Dr Joël MATTA et Coll. Référent américain en chirurgie de la hanche.
à Melbourne, Australie, le site du Dr Phong TRAN.
Les complications
Pendant l’intervention
Les os peuvent se casser (fracture) lors de la phase de préparation, surtout en cas d’ostéoporose, plus fréquente au delà de 65 ans et surtout chez la femme. Ceci nécessitera alors des fixations supplémentaires (vis, plaque, …) ou le choix d’un modèle de prothèse différent. Parfois, une deuxième intervention peut être nécessaire si cette fracture survient secondairement.
L’opération n’est pas sans danger pour les artères et les nerfs qui passent à proximité de l’articulation. Un accident est possible, surtout en cas de fragilité particulière. Il y alors hémorragie, ou risque de paralysie avec parfois séquelles. Mais cela reste exceptionnel.
Après l’intervention
Infection
Une infection est possible, c’est grave et nécessite toujours un traitement lourd. En cas d’infection aiguë, une ré-intervention rapide avec nettoyage de l’articulation + antibiotiques en intraveineux plusieurs mois peut suffire parfois à guérir. Si l’infection est détectée plus d’un mois après la mise en place de la prothèse, une intervention avec remplacement en une ou deux fois de la prothèse peut être nécessaire avec toujours hospitalisation et perfusion d’antibiotiques pendant plusieurs mois.
Ceci reste heureusement exceptionnel (moins de 1 à 2 % des prothèses). D’où l’importance de la préparation pré-opératoire (détection des infections cachées, diabète bien équilibré, arrêt du tabac, …).
Une prothèse peut également s’infecter des années après intervention. Une infection ailleurs (dents, peau, …) peut se propager dans le sang et se fixer sur la prothèse même si celle-ci est en place depuis plusieurs années.
Toute infection chez un patient porteur d’une prothèse devra être traitée rapidement.
Hémorragie
Le saignement peropératoire, et post opératoire (dans les drains, ou dans les hématômes), peut nécéssiter chez les patients les plus fragiles (âgés, cardiaques, insuffisants respiratoires), une transfusion sanguine.
Nous disposons de différents moyens pour l’éviter:
– préparation préopératoire par EPREX (erythropoïétine qui « dope » le patient avant l’opération pour prévenir de l’anémie)
– récupération sanguine peropératoire
– soin particulier apporté à l’hémostase pendant l’opération
– hémodilution normoviolémique
– substitus à la transfusion sanguine: VEINOFER par exemple
Les phlébites
Le risque d’un caillot dans une veine (phlébite) est important après une telle intervention. Ceci est encore augmenté en cas de mauvaise circulation veineuse. Des anticoagulants sont ainsi systématiquement prescrits (la plupart du temps en une injection sous-cutanée par jour pendant plusieurs semaines, parfois par un traitement per os.
En cas de phlébite, une embolie pulmonaire est possible avec décès du patient.
Des problèmes de cicatrisation peuvent également apparaître en post-opératoire (allergie ou intolérance au fil, rupture des zones recousues, …).
La luxation
C’est le déboitement entre le fémur et le cotyle. Ce risque est le plus important avec la chirurgie par voie postérieure, surtout avec une prothèse conventionnelle.
dans tous les cas la luxation nécéssietra une intervention médicale au mieux de réduction simple sous anesthésie générale, au pire une réintervention avec parfois changement des pièces prothétiques.
Les voies antérieures de hanche (Hueter, Röttinger) sont bibliographiquement reconnues comme étant les moins génératrices de luxation de prothèe, mais le risque zéro n’existe pas !
Dans notre pratique, nous ne craignons plus cette complication désormais.
Le matériel
Tout à fait exceptionnellement la prothèse peut se casser. Une ré-intervention est alors nécessaire.
A très long terme, peut se produire un descellement. La prothèse est considérée comme un corps étranger, et peut être progressivement rejetée par le corps (elle se « détache »). Des cellules appelées macrophages provoquent une réaction inflammatoire entre la prothèse et l’os et la font se détacher. Ceci se produit la plupart du temps après plusieures années (la plupart du temps plus de 20 ans). Si douleurs, le remplacement de la prothèse est alors nécessaire.
Parfois des douleurs persistent bien que la prothèse soit parfaitement posée. Elles restent généralement minimes et localisées. Il n’y a pas d’explication à ce phénomène qui est exceptionnel pour la hanche.
Références Bibliographiques & Liens Externes
Judet J, Judet H (1985). Anterior approach in total hip arthroplasty. Presse Med 14: 1031-3
Lesur E, Laude F (2004). Arthroplastie totale de hanche par voie antérieure et son évolution mini-invasive. Encycl Med Chir (Elsevier SAS, Paris), Techniques chirurgicales – Orthopédie-Traumatologie 44-667-B, 6p
Siguier T, Siguier M, Brumpt B (2004). Mini-incision anterior approach does not increase dislocations rate. A study of 1037 total hip replacements. Clin Orthop 426: 164-73
Hamadoughe M, Boutin P, Daussange J, et al. (2001). Alumina-on-alumina total hip arthroplasty. J Bone Joint Surg [Am] 84: 69-77
Smith-Petersen MN (1949) Approach to an exposure of the hip joint for mold arthroplasty. JBJS Am. 1949 jan; 31-A(1) : 40-6
Light TR, Keggi KJ (1980) Anterior approach to hip arthroplasty. Clin Orthop 152: 255-60
HamadouChe M, Boutin P, Daussange J, et al. (2001) Alumina-on-alumina total hip arthroplasty. JBJS Am 84 : 69-77
Bertin KC, Roettinger KH (2004) Anterolateral mini-incision hip replacement surgery : a modified Watson-Jones approach. Clin Orthop 429: 248-55 Review
Michel M, Witschger P (2006) Microhip : a minimally invasive procedure for total hip replacement surgery. A modified Smith-Petersen approach. Interactive Surgery Springer (22:1-5) DOI 10.1007/s11610-006-0008-0
